
القرنية المخروطية: الدليل الشامل للأسباب والأعراض وأحدث طرق العلاج (2026)
٢٠ مايو ٢٠٢٦

استشاري جراحة القرنية والليزك
أداة مجانية
DALK · PKP · DMEK · DSAEK — تقدير شخصي فوري بناءً على حالتك
📖 الدليل الشامل
هذا المقال جزء من سلسلة. للحصول على الصورة الكاملة، اقرأ زراعة القرنية في مصر: الدليل الشامل ←
عملية زرع القرنية أو زراعة القرنية هي واحدة من أقدم عمليات زراعة الأنسجة في الطب الحديث، وهي اليوم الحل الأكثر فاعلية لآلاف المرضى الذين فقدوا الرؤية الواضحة بسبب أمراض القرنية المتقدمة. في هذا الدليل الجراحي الشامل الذي أعده الدكتور أحمد شعراوي، استشاري جراحات القرنية وأول جراح يُجري عملية DMEK في مصر، نأخذك في رحلة تفصيلية خطوة بخطوة: من لحظة اتخاذ القرار، إلى غرفة العمليات، إلى استعادة النظر.
القرنية هي النافذة الشفافة الأمامية للعين، وتُشكّل الطبقة الأولى التي يمرّ من خلالها الضوء قبل أن يصل إلى الشبكية. عندما تُصاب هذه النافذة بتلف دائم أو تعتام أو تشوه في شكلها، تفقد العين قدرتها على تكوين صورة واضحة، مهما كانت الأجزاء الداخلية الأخرى سليمة. هنا يأتي دور عملية زرع القرنية (Corneal Transplantation)، وهي إجراء جراحي دقيق يستبدل فيه الجراح الجزء المصاب من قرنية المريض بنسيج قرني صحي مأخوذ من متبرع بعد وفاته.
تتكوّن القرنية من خمس طبقات رئيسية، من الأمام إلى الخلف: الظهارة (Epithelium)، وغشاء بومان (Bowman’s Layer)، وطبقة السدى (Stroma)، وغشاء ديسميه (Descemet’s Membrane)، وبطانة القرنية (Endothelium). كل طبقة تؤدي وظيفة مختلفة، ومشكلات كل طبقة تُعالَج بنوع مختلف من الزراعة. فهم هذا التشريح البسيط هو المفتاح لفهم لماذا لدينا اليوم أربعة أنواع رئيسية من عمليات زرع القرنية وليس نوعاً واحداً فقط.
ما يميز القرنية عن أي عضو آخر في الجسم هو أنها عديمة الأوعية الدموية، وهذا يمنح عمليات زراعتها ميزة فريدة: انخفاض كبير في خطر الرفض المناعي مقارنة بزراعة الكلى أو القلب أو الكبد. بل إن زراعة القرنية لا تحتاج عادة إلى مطابقة أنسجة (HLA matching) كما هو الحال في زراعة الأعضاء الأخرى، وهو ما يجعلها أسرع وأبسط من الناحية اللوجستية.
قرار إجراء عملية زرع القرنية ليس قراراً عشوائياً، بل يأتي بعد استنفاد جميع الخيارات الأقل تدخلاً. في عيادتنا نطبّق قاعدة صارمة: لا نُجري زراعة قرنية إلا إذا كان هناك ضرر بصري حقيقي لا يستجيب للعلاجات الأخرى. الحالات الأكثر شيوعاً التي تستدعي التفكير في الزراعة تشمل:
في جميع هذه الحالات، لا يُتّخذ قرار الزراعة بناءً على الفحص السريري فقط، بل بعد تقييم تفصيلي بأجهزة التصوير الطبقي للقرنية (Corneal Tomography) وقياس سماكة الخلايا البطانية (Specular Microscopy). هذا التقييم الدقيق يحدد أي طبقة من القرنية مصابة، وبالتالي أي نوع من الجراحة الأنسب.
المرحلة السابقة للعملية لا تقل أهمية عن الجراحة نفسها. التحضير الجيد هو الذي يصنع الفارق بين عملية ناجحة بلا مضاعفات وبين مسار علاجي طويل. في العيادة نُجري عادةً ثلاث زيارات قبل تحديد موعد الجراحة:
تستغرق هذه الزيارة ما بين ساعتين وثلاث ساعات، وتشمل: فحص حدة الإبصار بالطرق القياسية، فحص القرنية بمجهر الشق، تصوير القرنية بجهاز Pentacam لرسم خريطة ثلاثية الأبعاد لسطحها الأمامي والخلفي، وقياس خلايا البطانة لمعرفة حالتها. في هذه الزيارة نحدد: هل العملية ضرورية فعلاً؟ وأي نوع منها؟ وهل هناك أمراض مصاحبة في العين (مثل الجلوكوما أو المياه البيضاء) تحتاج علاجاً أولاً أو بالتزامن؟
تتضمن فحوصات دم روتينية (صورة دم كاملة، سكر صائم، وظائف كبد وكلى)، ورسم قلب، وأحياناً أشعة على الصدر لمرضى فوق الستين. الهدف هو التأكد من أن المريض قادر على تحمّل التخدير بأمان. نطلب أيضاً قائمة كاملة بالأدوية التي يتناولها، خاصةً مضادات التجلط مثل الأسبرين والوارفارين، والتي قد يحتاج المريض إلى إيقافها قبل العملية بأيام تحت إشراف طبيب القلب.
هذه الزيارة هي جلسة توعية مطوّلة نشرح فيها بالتفصيل: ما الذي سيحدث في يوم العملية، كيف ستبدو العين بعد العملية، ما هي الأعراض الطبيعية وما هي الأعراض التي تستدعي الاتصال الفوري، الأدوية التي سيستخدمها لأشهر قادمة، وجدول زيارات المتابعة. نؤمن أن المريض الذي يفهم ما يمر به يتعافى أسرع وأفضل. هنا أيضاً نوقّع معاً على الإقرار الجراحي بعد الإجابة على كل الأسئلة.
نطلب عادةً: الصيام عن الطعام والشراب 6 ساعات قبل الجراحة، استخدام قطرة مضاد حيوي موضعي 3 مرات يومياً ليومين قبل العملية، الاستحمام وغسل الشعر جيداً في اليوم السابق، تجنّب المكياج وكريمات الوجه يوم العملية، وارتداء ملابس مريحة بأزرار أمامية تُسهّل خلعها دون لمس العين.
القرنية التي ستُزرع في عين المريض تأتي من متبرع بعد وفاته. هذا يُثير كثيراً من الأسئلة لدى المرضى، لذا من المهم توضيح كيف تعمل هذه المنظومة. في مصر نعتمد على مصدرين رئيسيين للقرنيات: بنوك القرنية المحلية (في هيئات جامعية وحكومية محددة) وبنوك القرنية الدولية، وأشهرها بنوك القرنية الأمريكية (SightLife) وبنك القرنية الإسباني، والتي تخضع لأعلى معايير الجودة العالمية.
كل قرنية قبل أن تُستخدم تمر بسلسلة من الفحوصات الصارمة: فحص للأمراض المعدية (فيروسات الكبد B وC، فيروس نقص المناعة HIV، الزهري)، فحص لعدد خلايا البطانة (يجب أن يتجاوز 2000 خلية/مم²)، وفحص لسلامة السطح الأمامي والخلفي. القرنيات التي تأتي من بنوك دولية تصل إلى مصر في حاويات خاصة مبرّدة تحتفظ بها في محلول حافظ يُسمى Optisol-GS، ويمكن تخزينها بأمان حتى 14 يوماً قبل الزراعة.
اختيار مصدر القرنية يؤثر على جانبين: التكلفة، ومدة الانتظار. القرنية المستوردة أغلى بشكل ملحوظ لكنها متوفرة خلال أسابيع، بينما القرنية المحلية أقل تكلفة لكن قد يطول انتظارها أشهراً. في عيادتنا نناقش هذا الاختيار بصراحة مع كل مريض حسب حالته.
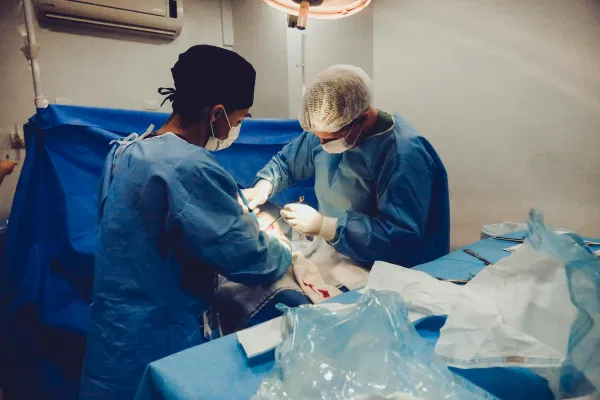
يبدأ يوم العملية عادة في الصباح الباكر. يصل المريض إلى المركز الجراحي قبل الموعد بساعة على الأقل. خلال هذه الساعة يحدث ما يلي: تسجيل بيانات المريض وتأكيد هويته وعينه المقصودة بالجراحة، قياس علامات حيوية أولية (ضغط دم، نبض، سكر)، وضع قطرات موسّعة للحدقة وقطرات مخدرة موضعية، وحقن وريدي خفيف لمسكّن قلق. يلتقي المريض بالجراح مرة أخيرة للإجابة على أي سؤال متبقّ، ثم يُنقل إلى غرفة العمليات.
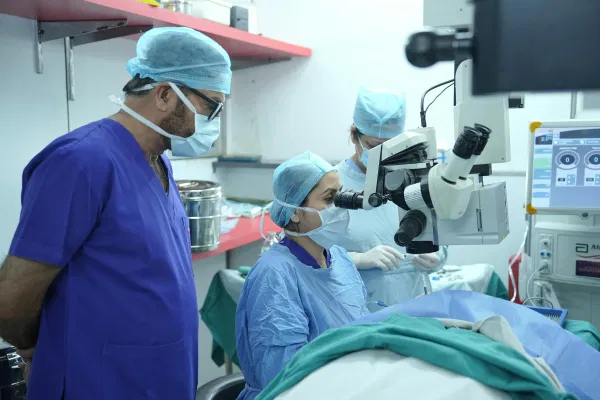
داخل غرفة العمليات، يستلقي المريض على ظهره على طاولة العمليات الكهربائية التي تُعدّل ليكون الوجه في موازاة مجهر الجراحة. تُغطّى العين غير المستهدفة والوجه بغطاء جراحي معقم، ويُترك فقط مجال صغير حول العين المستهدفة. يُثبَّت الجفن بفاتح جفن لطيف (Speculum) لمنع الرمش اللاإرادي. يُعلَّم محور العين باستخدام جهاز صغير لضمان التمركز الدقيق. في هذه اللحظة تكون العين جاهزة للجراحة، وقد استغرق التحضير داخل الغرفة ما بين 15 و20 دقيقة.
الخطوات التالية تختلف قليلاً بين أنواع الزراعة، لكن النمط العام للزراعة النافذة التقليدية (PKP) يسير كالتالي:
في تقنيات الزراعة البطانية مثل DMEK وDSAEK، الخطوات مختلفة تماماً: لا توجد خياطة، والقرنية تكون طبقة رقيقة جداً تُثبَّت بفقاعة هواء أو غاز داخل العين. هذه التقنيات الأحدث نتحدث عنها بتفصيل في القسم التالي.
منذ عام 2010 تقريباً، شهدت جراحة القرنية ثورة حقيقية في تقنياتها. بدلاً من استبدال القرنية بالكامل، أصبح الجراح قادراً على استبدال الطبقة المصابة فقط، وترك بقية القرنية السليمة في مكانها. هذا التحوّل غيّر كل شيء: فترة تعافٍ أسرع، خطر رفض أقل، حدة إبصار أفضل في النهاية، ومدى عمر أطول للقرنية المزروعة.
هذا الليزر يُحدث قطوعاً دقيقة داخل نسيج القرنية دون الحاجة إلى شفرة معدنية. في عملية زرع القرنية، يُستخدم لعمل القطع الدائري في قرنية المريض والقرنية المتبرعة بدقة ميكرومترية متطابقة، وأحياناً بأشكال زجزاجية أو قوسية تمنح ثباتاً ميكانيكياً أعلى للالقرنية المزروعة. المميزات: قطع أكثر دقة، التئام أسرع، وتقليل الحاجة إلى خيوط كثيفة.
DSAEK اختصار لـ Descemet Stripping Automated Endothelial Keratoplasty. في هذه التقنية يستبدل الجراح الطبقة الخلفية فقط من القرنية (بطانة + جزء من السدى + غشاء ديسميه) بدون لمس الطبقات الأمامية. تُدخل الطبقة الجديدة من خلال شق جانبي صغير (حوالي 5 مم) وتُثبَّت بفقاعة هواء داخل العين لمدة 24-48 ساعة حتى تلتصق تلقائياً. لا توجد خياطة. التعافي البصري خلال 2-3 أشهر.
DMEK اختصار لـ Descemet Membrane Endothelial Keratoplasty، وهي التقنية الأحدث والأكثر تطوراً. هنا يُستبدل فقط غشاء ديسميه وخلايا البطانة، بسماكة لا تتجاوز 15 ميكرون (أنحف من شعرة إنسان). النتيجة: رؤية أفضل بشكل ملحوظ من DSAEK، وخطر رفض أقل. التقنية صعبة جراحياً وتحتاج إلى جراح متخصص ومدرّب. كانت عيادتنا أول من أدخل DMEK إلى مصر، وأجرى الدكتور أحمد شعراوي أول عملية من نوعها في البلاد.
DALK اختصار لـ Deep Anterior Lamellar Keratoplasty، وهي الخيار المثالي للقرنية المخروطية المتقدمة. يستبدل الجراح كل طبقات القرنية الأمامية مع الحفاظ على بطانة المريض السليمة. هذا يعني: خطر رفض شبه معدوم (لأن الأنسجة الأكثر مناعية، وهي البطانة، تبقى للمريض)، واحتمال فشل طويل المدى أقل. تحتاج إلى خياطة مثل PKP لكن نتائجها طويلة المدى أفضل.
سؤال يشغل كل مريض: هل العملية مؤلمة؟ الإجابة ببساطة: لا. لدى الجراح خياران رئيسيان للتخدير، وكلاهما يحرص على راحة تامة للمريض.
التخدير الموضعي (الأكثر شيوعاً): حقنة صغيرة خلف العين (Peribulbar Block) تُعطي تخديراً كاملاً للعين والعضلات المحيطة لمدة 3-4 ساعات. يُضاف إليها تهدئة وريدية خفيفة تُبقي المريض هادئاً ومسترخياً لكن مستيقظاً. معظم المرضى يصفون التجربة بأنها "نمت قليلاً، ثم استيقظت وقد انتهت العملية".
التخدير الكلي: نلجأ إليه في حالات: الأطفال، المرضى الذين يعانون من قلق شديد، أو عند توقع عملية طويلة ومعقدة (إصلاح إصابة مع زراعة مثلاً). هذا النوع أكثر كلفة من حيث التخدير والإقامة، لكنه يضمن سكوناً تاماً للعين طوال الجراحة.
ما بعد العملية، يشعر معظم المرضى بعدم راحة خفيف أكثر منه ألم، يُوصف بأنه إحساس بوجود "حبة رمل" في العين. قطرة مضاد التهاب وأقراص مسكّن بسيطة مثل الباراسيتامول كافية عادةً للتحكم في أي ألم خلال الأيام الأولى.
المدة تختلف حسب نوع الزراعة وصعوبة الحالة، لكن الأرقام التقديرية:
أضف إلى ذلك نحو 30 دقيقة تحضير قبل الجراحة و20-30 دقيقة إفاقة بعدها. إجمالي اليوم من الوصول إلى المغادرة: 3-4 ساعات لمعظم الحالات. المريض يعود إلى منزله في نفس اليوم، ولا يحتاج إلى مبيت في المستشفى إلا في حالات استثنائية.
بعد الانتهاء من العملية، يبقى المريض في غرفة الإفاقة 30-60 دقيقة حتى تستقر علاماته الحيوية. تكون العين مغطّاة بضمادة واقية لن تُرفع إلا في اليوم التالي في العيادة. خلال الرحلة إلى المنزل، نُوصي بمرافق يقود السيارة، وبعدم الانحناء لأي سبب.
في المساء، قد يشعر المريض بـ: حرقة خفيفة أو وخز في العين، دموع زائدة، حساسية للضوء، أو رؤية ضبابية في العين الأخرى السليمة (بسبب تأثير القطرات). كل هذه أعراض طبيعية تماماً. ما ليس طبيعياً: ألم شديد لا يهدأ مع المسكنات، نزيف، أو قيء. في هذه الحالات نطلب التواصل الفوري مع العيادة.
زيارة المتابعة الأولى تكون في اليوم التالي للعملية. نرفع الضمادة، نفحص العين بمجهر الشق، ونتأكد من: ثبات القرنية في مكانها (في DSAEK وDMEK)، إحكام الخياطة (في PKP وDALK)، وضغط العين. ثم نبدأ رحلة التعافي التي تستغرق من 3 أشهر إلى سنة كاملة.
لا. التخدير الموضعي مع التهدئة الوريدية يضمنان عدم الشعور بأي ألم أو قلق. معظم المرضى لا يتذكرون تفاصيل الجراحة بعد انتهائها، ويصفون التجربة كغفوة قصيرة.
لا. نُجري العملية لعين واحدة فقط، وننتظر 3 إلى 6 أشهر على الأقل قبل زراعة العين الثانية إن كانت تحتاج. هذا يمنح الوقت لتقييم استجابة الجسم للعملية الأولى وضمان استقرار النتيجة.
في تقنيات DMEK وDSAEK لا تكاد ترى أي أثر. في PKP وDALK قد تظهر خيوط دقيقة جداً في السنة الأولى تُرى بالمجهر فقط، ولا تُلاحَظ في الحياة اليومية. الخيوط تُزال تدريجياً خلال 12-18 شهراً.
تتراوح نسب النجاح بين 85% و95% حسب نوع الزراعة. DMEK وDSAEK تُحقق أفضل النتائج في حالات اعتلال بطانة القرنية، بينما DALK الخيار الأفضل للقرنية المخروطية.
نعم، بشرط التحكم الجيد في السكر قبل العملية. السكر لا يمنع الجراحة لكنه قد يبطئ الالتئام، لذا نعطي هذه الحالات عناية إضافية في المتابعة.
عادة بعد 2-4 أسابيع، ولكن فقط بعد تأكيد استقرار الرؤية في زيارة المتابعة. لا تعتمد على تقديرك الذاتي؛ قِس الأمر بتوصية الطبيب.
بعض شركات التأمين الخاصة تغطي جزءاً من التكلفة، والتأمين الصحي الحكومي يُجريها في بعض المستشفيات الجامعية ضمن قوائم انتظار طويلة.
رفض القرنية ممكن لكنه ليس نهاية الطريق. معظم حالات الرفض تستجيب للعلاج الموضعي بالستيرويدات إذا اكتُشفت مبكراً. في تقنية DMEK خطر الرفض منخفض جداً.
عملية زرع القرنية اليوم ليست الجراحة نفسها التي كانت قبل 20 عاماً. تطورت التقنيات، تحسّنت المواد، ارتفعت معدلات النجاح، وانخفضت مخاطر الرفض بشكل كبير. ما يبقى ثابتاً هو أهمية اختيار الجراح المناسب والمركز الذي يجيد التعامل مع كل أنواع الزراعة، لأن اختيار النوع الصحيح من الجراحة لحالتك هو نصف الطريق نحو النجاح.
إذا كنت أو أحد أفراد عائلتك يعاني من مرض في القرنية، فأنت لست وحدك، وهناك حلول. ندعوك لحجز استشارة مع الدكتور أحمد شعراوي، استشاري جراحات القرنية وأول من أجرى عملية DMEK في مصر، في Cornea Clinic.
Results may vary. Consult Dr. Shaarawy for a personalized assessment. تنبيه طبي: المعلومات في هذا المقال للتوعية العامة فقط ولا تُغني عن استشارة الطبيب. النتائج الفعلية تتفاوت من حالة إلى أخرى. يُرجى حجز استشارة شخصية مع الدكتور شعراوي لتقييم حالتك وتحديد أنسب خطة علاج.
هل تستيقظ ورؤيتك ضبابية؟
تورم القرنية (Fuchs / فقد الخلايا الداخلية) يسبب ضبابية تزداد سوءاً في الصباح وتتحسن قليلاً خلال اليوم. اسحب الفاصل لترى ما يمر به المرضى.
هالات ناعمة وتشوش حول الأضواء — مع وهج خاصة في الإضاءة المنخفضة
اقرأ هذا النص بوضوح
الطبقة الداخلية للقرنية تحافظ على شفافيتها
اقرأ هذا النص بوضوح
الطبقة الداخلية للقرنية تحافظ على شفافيتها
ضبابية كأنك تنظر من نافذة مغبشة — أوضح في الصباح
حروف ضبابية متجانسة — تتحسن قليلاً بمرور اليوم لكنها لا تختفي
تقنيات DMEK وDSAEK تستعيد الشفافية مع تعافٍ سريع

مدرس بمعهد بحوث أمراض العيون واستشاري جراحة القرنية والليزك. حاصل على زمالة سريرية وبحثية من معهد ديفرز للعيون — أوريجون، أمريكا تحت إشراف البروفيسور مارك تيري. أول من أجرى زراعة القرنية البطانية بتقنية S-DMEK في مصر والمنطقة العربية. أبحاث منشورة في الأكاديمية الأمريكية لطب العيون (AAO).
المزيد عن الدكتوراحجز موعدك الآن

٢٠ مايو ٢٠٢٦
٢٠ مايو ٢٠٢٦
٢٠ مايو ٢٠٢٦

١٠ مايو ٢٠٢٦